TL;DR: En los siglos XVI–XVIII, los cirujanos clavaban placas de estaño en el cráneo de epilépticos para «bloquear vapores malignos». El 60-70% moría de infección. Hoy, la IA localiza el foco epiléptico en 20 minutos y la estimulación cerebral profunda reduce las crisis en un 70%.
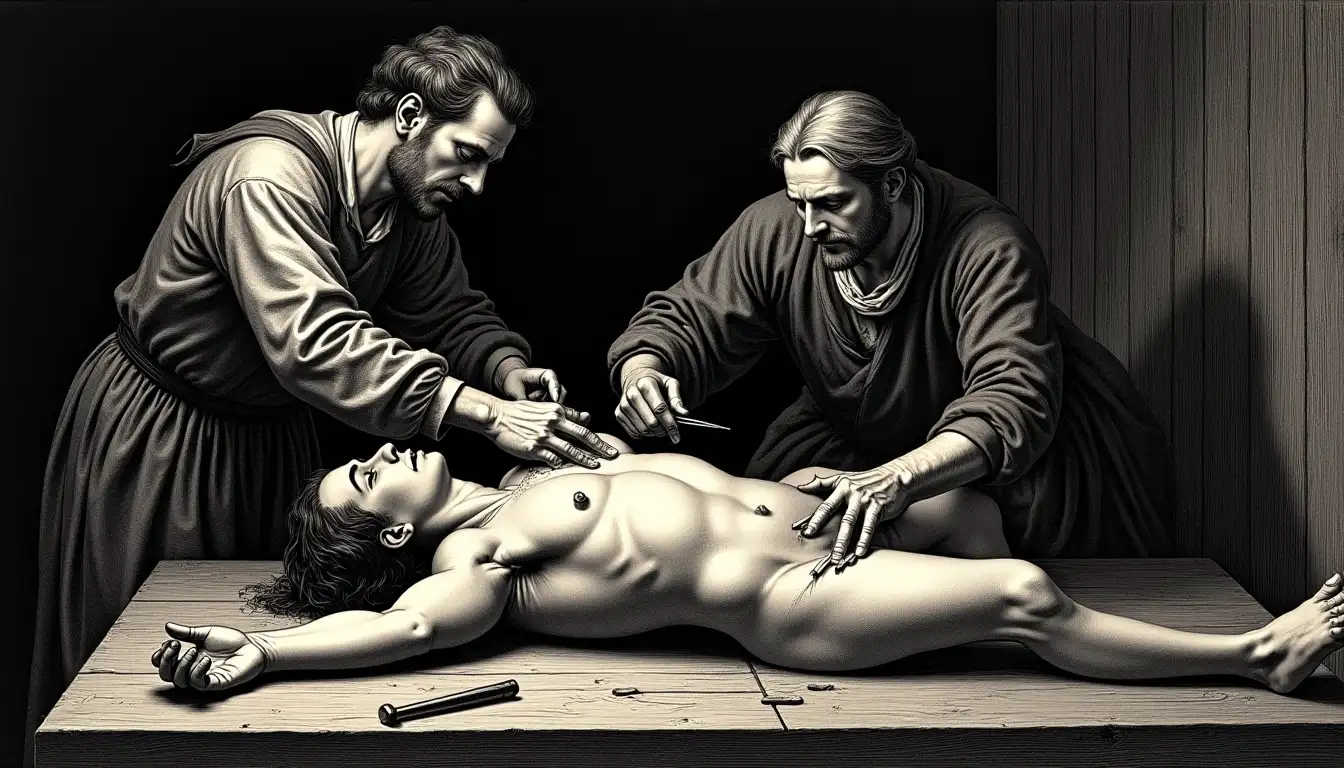
El escalpelo rasga el cuero cabelludo con un sonido húmedo. La sangre resbala por la sien del paciente, que gime atado a la mesa de madera. El cirujano levanta una lámina de estaño brillante, del tamaño de una moneda, y la coloca sobre el hueso expuesto. Con un martillo pequeño, clava grapas metálicas para fijarla. «Esto detendrá los vapores», murmura. El paciente no sabe que, si sobrevive, llevará ese metal adherido al cráneo hasta su muerte.
La víctima típica era un epiléptico grave: convulsiones diarias, espuma en la boca, ojos en blanco. Los tratamientos «normales» —sangrías, peonía, muérdago— habían fallado. Era un noble desesperado o un campesino al que su familia ya no podía esconder. La cirugía costaba el equivalente a un año de salario de un artesano. Solo los ricos podían permitirse morir con estilo.
Tratamiento real: Incisión en el cuero cabelludo y sujeción de placas o láminas de estaño directamente sobre el hueso del cráneo mediante grapas metálicas. Algunos protocolos incluían perforación superficial del cráneo para fijar mejor las placas. La teoría era que el estaño ‘bloqueaba’ la transmisión de los ‘vapores epilépticos’ que ascendían por el cráneo. También se usaban cascos de plomo como versión no invasiva.
Tasa de mortalidad: 60-70% moría de infección en los días posteriores. Los que sobrevivían tenían el estaño fijado al cráneo de por vida — extracción era imposible sin matar al paciente.
La teoría era elegante en su locura. La epilepsia, llamada «mal caduco» o «gota coral», era causada por vapores malignos que ascendían desde el estómago (o el útero, en mujeres). Estos vapores corrompían el cerebro, provocando las convulsiones. El estaño, metal asociado a Júpiter en la alquimia, tenía propiedades «fijadoras». Las placas actuarían como un dique, bloqueando el paso de los vapores hacia la cabeza. Algunos cirujanos incluso perforaban superficialmente el cráneo para «anclar» mejor el estaño, creyendo que así la barrera sería más efectiva.
El procedimiento no era una invención española. Jan Yperman, cirujano flamenco del siglo XIV, lo describió en su manuscrito *Cirugía*, que circuló por Europa en copias manuscritas. En España, los archivos del Hospital de la Santa Creu de Barcelona registran casos de «aplicación de estaño en cráneo para mal caduco» en el siglo XVII. Pero la evidencia más escalofriante no está en los papeles, sino en los huesos.
En excavaciones arqueológicas del norte de España y sur de Francia, se han encontrado cráneos con restos de estaño adherido al hueso. No son placas sueltas: el metal está fusionado con el cráneo, como si hubiera crecido allí. La extracción era imposible sin matar al paciente. Algunos esqueletos muestran signos de osteomielitis —infección ósea— alrededor de las placas. Morían lentamente, con fiebre y dolor, mientras el estaño seguía «protegiéndolos» de los vapores imaginarios. El dato curioso: hoy, la estimulación cerebral profunda coloca electrodos metálicos *dentro* del cerebro para controlar la epilepsia. La idea medieval no era tan descabellada… solo estaba 500 años adelantada en la dirección equivocada.
Lo que realmente pasaba en el cuerpo
La placa de estaño no tenía ningún efecto sobre la actividad eléctrica cerebral. Pero el procedimiento sí desencadenaba una cascada de eventos mortales:
- Infección inmediata: La incisión en el cuero cabelludo y la perforación del cráneo (en algunos casos) exponían el hueso a bacterias. Sin antibióticos, la osteomielitis era casi segura. El 60-70% moría en días.
- Rechazo del metal: El cuerpo no acepta cuerpos extraños. El estaño provocaba inflamación crónica, abscesos y, en los supervivientes, una fusión permanente con el cráneo.
- Daño cerebral indirecto: La presión de las placas sobre el hueso podía causar necrosis localizada, empeorando las convulsiones en lugar de aliviarlas.
- Efecto placebo macabro: Los que sobrevivían a la infección inicial podían experimentar una reducción temporal de las crisis… porque el dolor y la fiebre enmascaraban los síntomas. Hasta que la infección los mataba.
Lo que haría la medicina con IA hoy
Hoy, un epiléptico refractario a medicación no sería sometido a una cirugía a ciegas. La IA analiza su cerebro en tres pasos:
- Localización del foco: Un EEG de alta densidad (256 electrodos) registra la actividad cerebral. Algoritmos de aprendizaje automático identifican patrones previos a las convulsiones, triangulando el origen con precisión de milímetros.
- Decisión quirúrgica: Si el foco está en una zona resecable (como el lóbulo temporal), se extirpa. Si no, se opta por estimulación cerebral profunda (ECP).
- Control en tiempo real: Los electrodos modernos no son barreras pasivas. Detectan la actividad epiléptica *antes* de que se propague y envían un impulso eléctrico para abortarla. Es como un desfibrilador para el cerebro.

Consulta al Médico del Tiempo
La medicina del pasado tenía lógica interna. La IA puede diseccionarla. Copia este prompt:
Actúa como neurólogo especialista en epilepsia refractaria. Analiza las placas de estaño en el cráneo como tratamiento antiepiléptico en la España del siglo XVII: 1) ¿Podría una placa metálica sobre el cráneo tener algún efecto sobre la actividad eléctrica cerebral — aunque sea mínimo? 2) ¿Qué hace realmente la estimulación cerebral profunda moderna que los médicos del siglo XVII intuían con el estaño? 3) ¿Cómo localiza la IA el foco epiléptico exacto que el cirujano medieval no podía encontrar? 4) ¿Qué porcentaje de epilépticos refractarios a medicación se benefician de la neurocirugía moderna?Si el metal sobre el cráneo puede tener efecto eléctrico, qué hace la ECP moderna, localización de foco epiléptico con IA y porcentaje de éxito de neurocirugía antiepiléptica.
⚠️ Este prompt es exclusivamente para investigación histórica. No uses IA para obtener consejo médico real. Consulta siempre a un profesional de la salud.
| Métrica | ⚕ Medicina Siglos XVI–XVIII | 🤖 IA médica hoy |
|---|---|---|
| Localización del foco | Imposible — placa sobre todo el cráneo | EEG + IA: localización 3D precisa en 20 minutos |
| Mecanismo | Barrera física pasiva sin efecto eléctrico real | ECP: impulso eléctrico que aborta la onda epiléptica |
| Mortalidad del procedimiento | 60-70% por infección en días | Neurocirugía moderna: <1% de complicaciones graves |
| Eficacia anticonvulsiva | 0% — el estaño no tiene efecto neurológico | ECP responsive: reducción del 50-70% de crisis |
Conclusión
Las placas de estaño en el cráneo no eran medicina. Eran un acto de desesperación disfrazado de ciencia. Hoy, la IA y la neurocirugía han convertido la epilepsia refractaria en una enfermedad controlable. Pero la lección más dura no es el avance tecnológico, sino la crueldad de una época que prefería clavar metal en el cráneo de los enfermos antes que admitir que no entendía su sufrimiento.
Si te interesa cómo la medicina antigua intentaba «curar» lo que no comprendía, lee sobre el exorcismo de epilépticos en la España medieval o cómo clavaban un picahielo en el ojo para «curar» la esquizofrenia.
Preguntas frecuentes de la historia
¿Tiene algún fundamento científico colocar metal en el cráneo para tratar la epilepsia?
El concepto de usar metal en el cráneo para modificar la actividad eléctrica cerebral es correcto — pero la implementación medieval era radicalmente equivocada. Una placa de estaño pasiva sobre el cráneo no tiene ningún efecto sobre la actividad eléctrica dentro. La estimulación cerebral profunda moderna sí funciona porque los electrodos están dentro del cerebro y emiten señales eléctricas activas y precisas.
¿Cuántos epilépticos refractarios pueden operarse con éxito hoy?
Aproximadamente el 30% de los epilépticos no responde a medicación. De esos, alrededor del 60% son candidatos a cirugía. La resección del foco epiléptico (extirpación del tejido causante) elimina las convulsiones completamente en el 60-70% de los candidatos adecuados. La estimulación cerebral profunda responsive reduce las crisis en un 50-70% en los casos no resecables.
¿Cómo localiza la IA el foco epiléptico exacto donde debe operar el neurocirujano?
La IA analiza simultáneamente datos de EEG de alta densidad (256 electrodos), resonancia magnética de 7 teslas y PET cerebral para triangular el origen exacto de la actividad epiléptica. Algoritmos de aprendizaje automático identifican patrones en el EEG que preceden a la convulsión en milisegundos, localizando el foco con precisión de milímetros — lo que antes requería cirugías exploratorias.